Navigation : cliquez sur les mots bleus pour naviguer rapidement dans la page: RX thorax – Musculo-squelettique – Myélographie – Arthrographie – Abdomen – Œsophage- estomac-duodénum – Intestin grêle – Côlon – Gal_Pancréas – Appareil génito-urinaire – Pyélographie – Cystographie – Trompes de Fallope – Mammographie – Galactographie – Pneumocystographie – Harponnage – Mammotomie
RX thorax
Il s’agit de l’examen le plus fréquemment réalisé dans le service de radiologie. Une radiographie du thorax peut être demandée pour de nombreuses raisons.
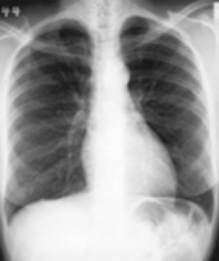
 | Examen de routine lors d’un dépistage, par exemple dans le cadre de la médecine du travail, avant et après une intervention chirurgicale. |
 | En cas de suspicion de lésion pulmonaire |
 | En cas d’essoufflement |
 | En tant que suivi de l’effet d’un traitement |
 | En cas de traumatisme thoracique |
Il existe essentiellement deux façons de réaliser une radiographie du thorax :
 | La prise de vue debout, où l’on prend généralement une photo de face et de profil. |
 | L’admission en position allongée chez un patient qui ne peut pas se tenir debout, normalement seulement en position de face, sauf demande contraire. |
Le système musculo-squelettique
C’est peut-être l’examen le plus connu en radiologie. Il s’agit des clichés des os.
Les indications peuvent varier considérablement.
 | Traumatologie : détection des fractures, luxations,. |
 | Tumeurs : les tumeurs bénignes et malignes sont visibles sur les radiographies. |
 | Décalcification des os : ostéoporose |
 | Arthrose et arthrite |
 | Détection des anomalies osseuses héréditaires |

Préparation :
 | En général, aucune préparation spécifique n’est nécessaire |
 | Cependant, il est important qu’il n’y ait pas de contraste dans les intestins, lors de l’enregistrement des vertèbres et du bassin. |
Soins de suivi :
 | Il n’y a pas de suivi spécifique à observer. |
Myélographie
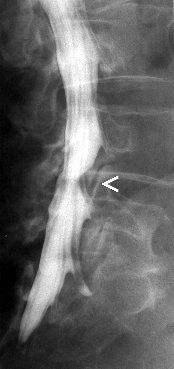
La myélographie est l’imagerie du canal rachidien à l’aide d’un contre-agent. Celui-ci est injecté par ponction dans le sac dural situé dans le bas du dos. Une ponction est donc effectuée dans le dos afin qu’une aiguille puisse passer entre les vertèbres jusqu’au canal rachidien. Cela peut se faire sous anesthésie locale, mais ce n’est pas une règle. Il est indiqué que la ponction est nécessaire dans tous les cas. Les enregistrements peuvent être effectués au niveau du cou, du thorax ou du bas du dos. Après la ponction, des enregistrements conventionnels sont effectués, puis le patient est emmené au scanner pour prendre des images axiales dans la région où il peut y avoir des problèmes.
Toutefois, cet examen est de plus en plus souvent remplacé par une IRM rachidienne, car il est moins invasif, présente moins de risques et est mieux toléré par les patients.
Indications :
 | Détection d’un disque intervertébral dégénératif |
 | Processus tumoral entre les vertèbres |
 | Traumatisme avec fracture ou déplacement d’une vertèbre |
 | Problèmes post-opératoires |
Préparation :
 | Il n’est pas nécessaire que le patient soit sobre, bien que ce soit une pratique courante dans de nombreux hôpitaux. |
 | Dans tous les cas, attention à l’allergie aux contrastes. |
 | Le patient est emmené en radiologie avec son lit. |
 | Parfois, un examen du fond d’œil est effectué, afin d’exclure un œdème papillaire qui est une contre-indication à la ponction lombaire. |
Soins de suivi :
 | Alitement obligatoire de 24 heures, pour permettre aux différences de pression dues à la ponction de se résorber. |
 | Il est conseillé de prendre des liquides supplémentaires, en buvant par exemple, ou une perfusion si nécessaire. |
 | En cas de maux de tête, il est préférable de prolonger le repos au lit. |
Arthrographie
Une arthrographie est réalisée pour visualiser une cavité articulaire. Pour ce faire, un produit de contraste est injecté dans l’articulation. Souvent, de l’air est également injecté. Cela permet d’obtenir une image plus claire des surfaces cartilagineuses des articulations. Après plusieurs clichés en radiologie conventionnelle, un scanner est réalisé pour mieux évaluer l’articulation. Une anesthésie locale peut être pratiquée mais ce n’est pas la règle, rappelez-vous qu’une ponction est toujours pratiquée, souvent une seule ponction est nécessaire pour la ponction, avec l’anesthésie elle devient deux.
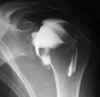
Une arthrographie peut également être réalisée en préparation d’un examen IRM. Les indications et les soins pré et post opératoires restent identiques.
Indications :
 | Lésions des tendons et/ou des ligaments de l’articulation |
 | Lésions de la capsule articulaire |
 | Dislocation |
 | Lésions osseuses ou de l’omoplate |
 | Les souris articulaires (il s’agit de petits morceaux d’os qui se détachent dans l’articulation). |
Préparation :
 | Déshabillez éventuellement le point de ponction, par exemple l’épaule, la hanche, … |
 | Désinfection abondante du point de ponction afin d’éliminer tout risque d’infection |
 | Avant d’injecter le produit de contraste, il est préférable de prendre une photo de l’articulation à examiner. |
Soins de suivi :
 | Aider le patient à quitter la table d’examen (attention à la syncope) |
 | Aidez le patient à se rhabiller si nécessaire, l’articulation examinée doit être sollicitée le moins possible, n’oubliez pas que l’examen n’est pas terminé. |
 | Emmener le patient au scanner dès que possible |
Après l’examen, le patient peut ressentir une sensation de « ballottement » dans l’articulation pendant un certain temps, ce qui est normal puisqu’un liquide et de l’air ont été injectés. Une douleur peut également apparaître. Pour soulager cette douleur, un analgésique classique peut être pris. Si la douleur s’aggrave ou ne disparaît pas, il est conseillé de contacter le médecin traitant pour qu’il prescrive un médicament antidouleur plus spécifique.
Le système gastro-intestinal
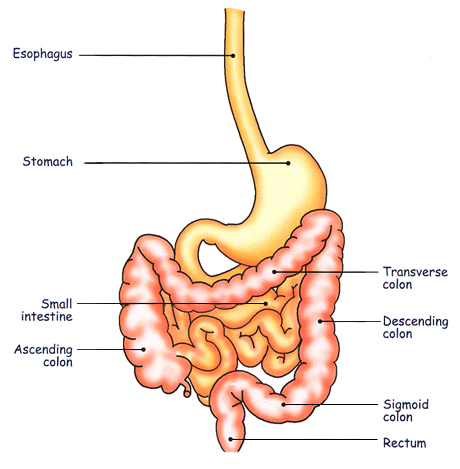
Vue d’ensemble de l’abdomen RX
Un enregistrement de l’abdomen pour évaluer les douleurs abdominales.
Cet examen, réalisé sans contraste, a pour but de voir les éventuels calculs rénaux ou biliaires, de détecter la présence d’air libre dans l’abdomen et d’évaluer les intestins. On vérifie si les intestins ne sont pas dilatés et si des niveaux d’air et de liquide sont visibles.
Préparation :
Aucune préparation spécifique n’est nécessaire ici
Œsophage – estomac – duodénum (SMD)
Cette méthode permet de visualiser le tractus gastro-intestinal à l’aide d’une solution de baryum, ce qui permet de détecter d’éventuelles anomalies dans la structure de la paroi, telles que des inflammations, des ulcérations ou même des tumeurs.
Préparation :
| Le patient doit être sobre au moins quatre heures avant l’examen. | |
| Mentionnez toujours le motif de l’examen et toute opération récente. |
Soins de suivi:
| Faire boire le patient suffisamment pour éviter le durcissement du baryum (=baritomes) dans le côlon. | |
| En cas de troubles du transit intestinal, administrez un laxatif si nécessaire. |
RX transit
L’intestin grêle est examiné à l’aide d’un agent de contraste buvable. Le radiologue peut ainsi se faire une idée de la structure et de la forme de l’intestin grêle et de la vitesse à laquelle le liquide le traverse.
Préparation:
 | Sobre au moins depuis quatre heures avant l’examen |
 | Aucun résidu de contraste provenant d’un examen antérieur ne doit être présent. |
 | Fournir suffisamment de données au radiologue pour qu’il puisse établir une anamnèse correcte. |

Soins de suivi:
 | Prévenez la constipation en buvant suffisamment, ceci afin d’éviter la formation de baritomes. |
 | En cas de constipation, administrez un laxatif. |
 | Des selles blanches après l’examen sont tout à fait normales compte tenu de la couleur du produit de contraste ingéré. |
RX colon ou lavement du colon
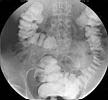
Examen du côlon au moyen d’un liquide introduit par une sonde rectale. Là encore, l’objectif est d’évaluer la forme et la structure du côlon. Il recherche des anomalies de la muqueuse intestinale, la présence de polypes et d’éventuelles sténoses.
Préparation :
 | Le patient doit être sobre depuis au moins quatre heures avant l’examen. |
 | au préalable, le patient reçoit un laxatif afin que le côlon soit propre |
 | bonne anamnèse |
Soins de suivi :
 | Boire suffisamment pour éviter la constipation |
 | Administrer un laxatif si nécessaire |

Cholangio-pancréatique rétrograde endoscopique (E.R.C.P.)
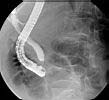
Examen spécifique du pancréas et des voies biliaires. Il est réalisé en collaboration avec un interniste qui effectue l’endoscopie. L’endoscope est introduit par la bouche jusqu’au niveau de la sortie des voies biliaires dans l’intestin grêle (au niveau de la papille de Vater), où un contraste est introduit dans les voies biliaires au moyen d’un fin cathéter. Cela permet de visualiser les éventuels calculs biliaires présents. L’ablation des calculs biliaires peut également être effectuée au cours de l’examen.
Préparation :
 | Le patient est sobre depuis au moins quatre heures avant l’examen. |
 | Le mieux est de l’emmener au service de radiologie par lit. |
 | Une perfusion de surveillance est mise en place afin de détecter tout problème survenant au cours de l’examen et d’administrer les médicaments contre la douleur et l’anesthésie. |
 | Une photo préparatoire de la région du foie est prise avant l’examen. |
Soins de suivi :
 | Attention à bien réveiller le patient |
 | Perfusion tant que le patient ne peut pas boire suffisamment lui-même |
 | Médicaments contre la douleur, si nécessaire |
Pyélographie intraveineuse (P.I.V.)
Après l’administration d’un produit de contraste par voie intraveineuse, nous pouvons prendre des photos des reins et de leur trajet jusqu’à la vessie, ce qui nous permet d’obtenir des informations sur le fonctionnement des reins. En outre, nous disposons d’une image du trajet des uretères ainsi que de la forme et de la position des reins et de la vessie.
 | Administrer un laxatif la veille de l’examen afin que les intestins apparaissent aussi propres que possible. |
 | Le patient doit être sobre depuis au moins quatre heures avant l’examen. |
 | Il ne doit pas y avoir de contraste provenant d’un examen antérieur. |
 | ATTENTION aux allergies aux contrastes ! !! |
Soins de suivi:
 | Après l’examen, faire boire beaucoup pour aider les reins à « éliminer » le produit de contraste. |
 | En cas d’allergie aux produits de contraste, soyez toujours conscient des réactions tardives. |
Le système uro-génital
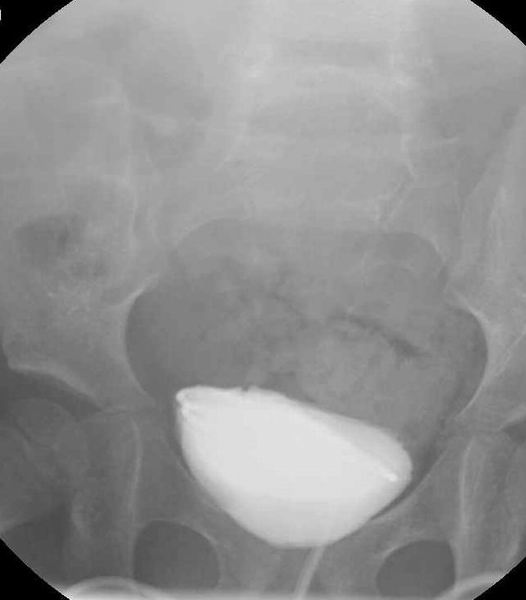
Cystographie
Ici, nous obtenons une image de la vessie par l’introduction directe d’un liquide dans la vessie à l’aide d’une sonde. Celle-ci peut être insérée de manière rétrograde le long de l’urètre ou par une sonde supra-pubienne dans la vessie.
Préparation:
 | Il ne doit pas y avoir de contraste provenant d’un examen antérieur. |
 | Pour la cystographie par sonde sus-pubienne, la vessie du patient doit être bien remplie. |
Soins de suivi
 | Aucun suivi spécifique n’est nécessaire |
Hystérosalpingographie
Examen réalisé dans le cadre d’un test de fertilité. L’objectif est d’obtenir une image du parcours des trompes de Fallope. Le passage peut ainsi être vérifié.
Préparation:
 | Il ne doit pas y avoir d’allergies connues aux produits de contraste |
 | Il est préférable de procéder à l’examen entre le 8e et le 12e jour du cycle menstruel. |
Soins de suivi:
 | Des serviettes hygiéniques sont fournies, il peut y avoir un peu de sang après l’examen. |
 | Attention à la syncope |
Mammographie
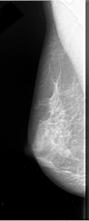
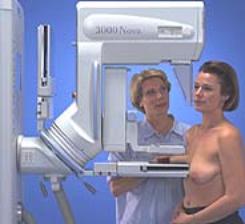
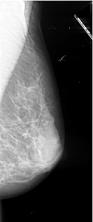
Des images du tissu mammaire sont prises à l’aide d’un appareil spécialement conçu pour cet examen. Le sein est comprimé afin d’obtenir une meilleure vue des tissus et de minimiser l’exposition aux radiations.
Indications:
 | En tant que dépistage, pour détecter toute tumeur à temps |
 | En cas de suspicion clinique d’une éventuelle grosseur (par exemple, une grosseur palpable). |
 | Suivi des tumeurs mammaires connues |
 | Le test peut également être effectué chez les hommes. |
Préparation:
 | Bonne explication par le technicien exécutif ou le médecin |
 | Il est préférable de procéder à l’examen après les règles |
Soins de suivi:
 | Être clair pour les patients et ne pas susciter d’inquiétude déplacée |
 | Des accords clairs sur la communication des résultats |
Contre-indications:
 | Pendant la grossesse et l’allaitement |
 | Chez les femmes très jeunes, car il y a beaucoup de tissu glandulaire et la mammographie ne donne pas assez d’informations. |
Une mammographie est souvent accompagnée d’une échographie. L’échographie sert souvent à compléter les photographies. En effet, les deux examens révèlent des problèmes différents.
Galactographie
L’examen est parfois indiqué si du liquide s’écoule de l’orifice du mamelon, en particulier d’un seul orifice, si le liquide est sanguinolent ou de couleur brunâtre. L’examen n’est pas utile si le lait est sécrété par plusieurs orifices des deux côtés.
Préparation:
Aucune préparation spécifique n’est nécessaire.
Soins de suivi:
Pas de suivi spécifique.
Pneumocystographie
Cet examen est de moins en moins pratiqué grâce aux progrès constants de l’échographie. Il s’agit ici de remplir d’air un kyste existant afin qu’il apparaisse plus clairement sur un cliché de mammographie. Ce qui améliore son évaluation.
Préparation:
Pas de préparation spécifique
Soins de suivi:
Pas de suivi spécifique.
Marquage au harpon
Une zone suspecte du sein est ponctionnée puis examinée. De cette manière, l’emplacement correct du morceau à retirer peut être déterminé avant l’opération. De cette manière, seul le tissu suspect peut être enlevé sans devoir retirer immédiatement tout le sein.
L’aiguille sera suivie sous échographie ou mammographie en fonction de la tumeur.Préparation :
 | Le patient est admis dans un service et accompagné en radiologie. |
 | Attention aux craintes et aux questions du patient |
 | Bons accords avec le bloc opératoire qui utilise ensuite le marquage pour la biopsie. |
Soins de suivi:
un suivi postopératoire spécifique. En effet, après le marquage, le patient passe au bloc opératoire où une biopsie de la lésion marquée est réalisée.
Mammotomie
Dans cette technique, sous anesthésie locale, une aiguille creuse et épaisse est insérée sous guidage échographique ou stéréotaxique (sous image mammographique), jusqu’à la lésion. Par aspiration, la lésion est en quelque sorte aspirée dans cette aiguille ; l’état du tissu est découpé puis aspiré par cette aiguille creuse. Plusieurs échantillons de tissu sont prélevés (jusqu’à une vingtaine).
La mammotomie est utilisée pour retirer de petits groupes de microcalcifications et parfois pour retirer de petites lésions bénignes.
DéroulementLe patient prend place sur une table d’examen, allongé sur l’abdomen, le thorax entrant dans une ouverture ronde. La table est surélevée afin de faciliter le travail. Sous guidage radiographique, une ponction est ensuite réalisée sous anesthésie locale. Si la ponction est effectuée sous guidage échographique, la patiente peut s’asseoir sur une table d’examen, sur le dos. En principe, une seule ponction est effectuée par lésion.
Avantages :
L’un des principaux avantages de la mammotomie est qu’elle ne nécessite pas d’anesthésie générale, alors que les résultats de la biopsie sont aussi bons que ceux des biopsies chirurgicales. De plus, la cicatrice ne mesure que quelques millimètres.
Inconvénients :
En principe, cette technique présente peu d’inconvénients. Toutefois, nous retenons la possibilité d’une petite hémorragie interne localisée (ecchymose). En outre, il convient de préciser que cette technique a un but diagnostique et ne peut donc pas remplacer complètement la chirurgie. Toutefois, dans de nombreux cas, elle permet d’éviter cette opération.